

| 検査でわかる原因 | 検査ではわからない原因 (検査で異常なしでも、これだけの隠れた原因が考えられる) |
|
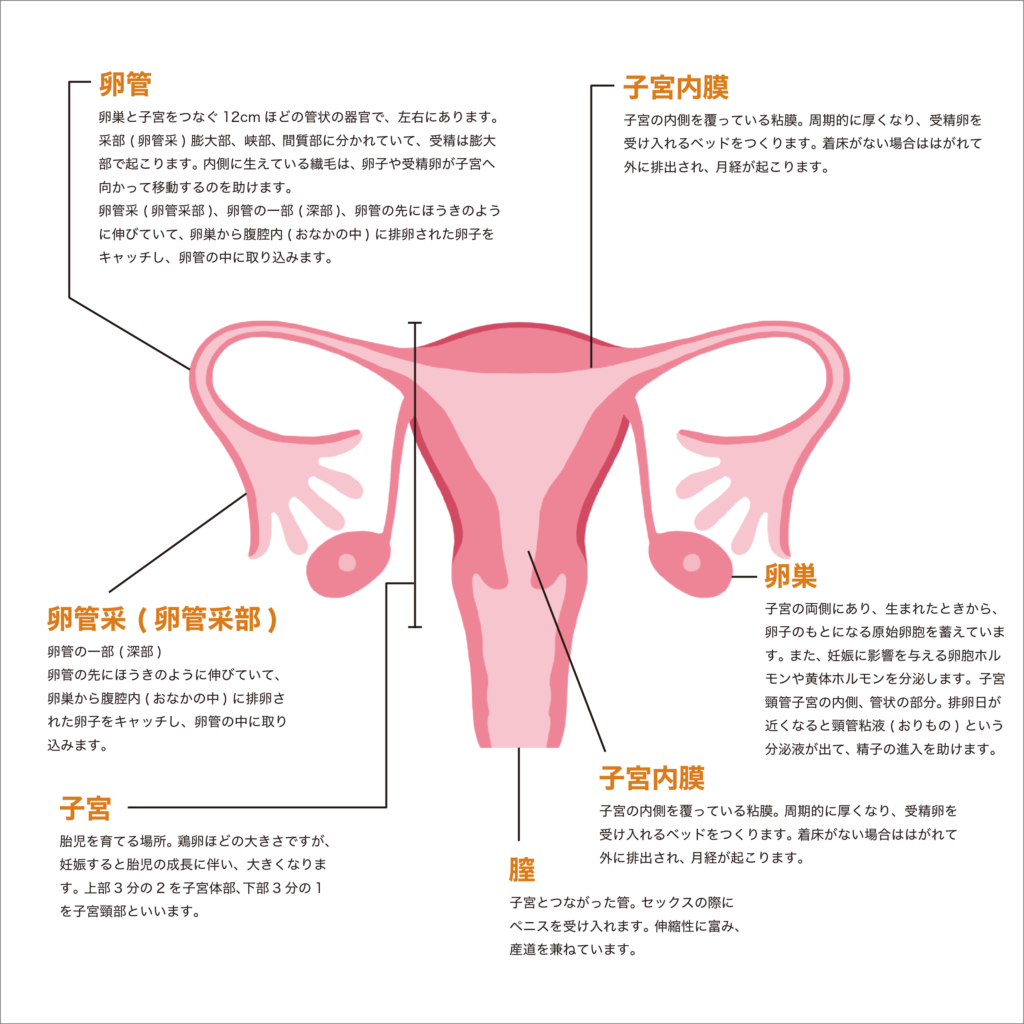
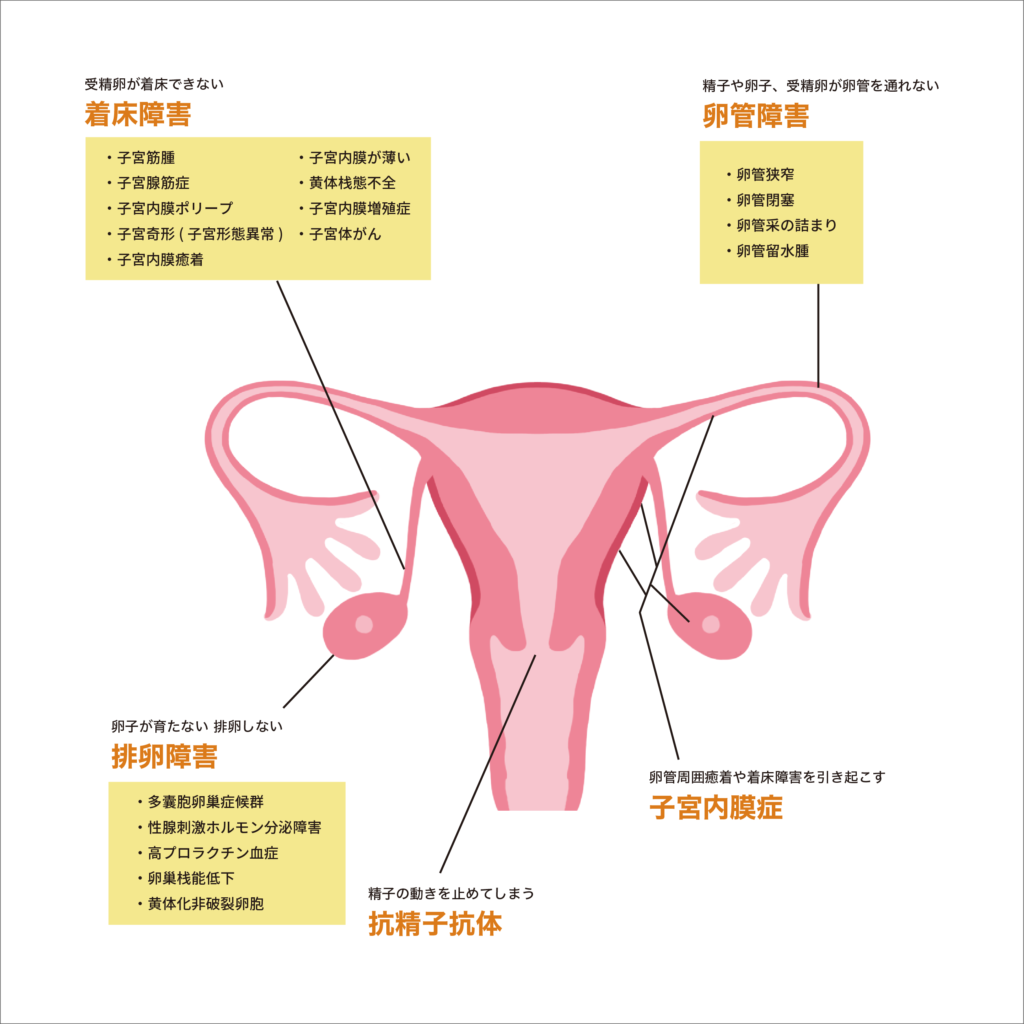
| 子宮着床 | ・頸管粘液(おりもの)が少ない ・子宮奇形 ・子宮筋腫、子宮内膜ポリープ |
・子宮の着床能力に問題がある |
| 卵管 | ・卵管が閉塞している ・子宮内膜症、クラミジア感染症 |
・卵管采が卵子を捕捉できない ・受精卵が子宮内に選ばれない |
| 卵巣(卵子) | ・卵巣予備能力低下(早発閉経) ・卵胞が育たない、排卵しない ・黄体化未破裂卵胞(LUF) ・黄体機能不全(黄体期不全) ・その他のホルモン異常 |
・卵子の質が悪い(未熟卵、変性卵、遺伝子異常) ・卵子に受精能がない ・受精卵の質や育ちが悪く卵子に原因がある ・卵子が成熟しない ・空砲(卵子のない卵胞)が多い |
| 精子 | ・精子が少ない、いない ・精子の運動性が悪い ・精子の奇形率が高い ・精液中に炎症が混じっている |
・精子が卵管采まで到達しない ・精子に受精能がない ・受精卵の育ちが悪く精子に原因がある ・精子の遺伝子異常 |
| その他 | ・抗精子抗体 ・夫婦の染色体異常 ・性交障害(射精障害、ED、女性側) ・妊娠を障害する持病 |
・原因不明 ・喫煙、ストレス、生活習慣など |
NK細胞は、ウイルスや腫瘍を退治し身体を守っている。
キラー活性の高いNK細胞が血液から胎盤内部へ→胎児を拒絶
(通常は、キラー活性の低いNK細胞が胎盤内部へ→胎児を守る役割)
治療:NK活性を抑制 and/or 根底の免疫環境を変化させる
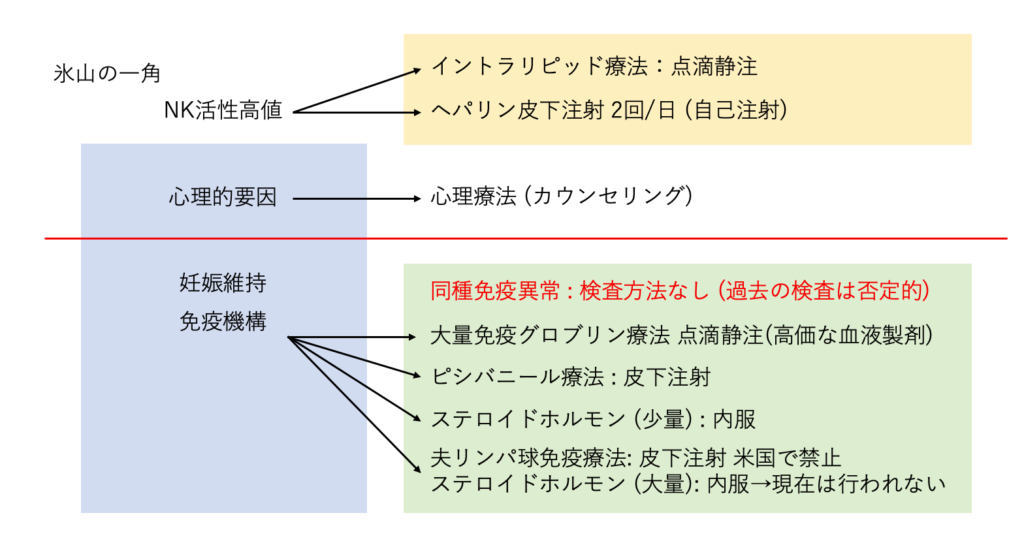

治療: 血小板や血液凝固反応を抑制
低用量アスピリン(バイアスピリン) 内服 1錠/日
副作用 バイアスピリンではほとんどない
アスピリンで胃潰瘍
ヘパリン皮下注射 2回/日 (自己注射)
副作用 肝機能障害 (GOT, GPT増加)
HIT (血小板減少 ) →治療中止
ヘパリン : 胚移植、着床、判定日~判定日、10W、 16W、満期

1:血小板、血管内皮細胞 血液凝固↑ 血栓
治療: 血小板や血液凝固反応を抑制
低用量アスピリン(バイアスピリン) 内服 1錠/日
副作用:バイアスピリンではほとんどない
アスピリンで胃潰瘍
ヘパリン皮下注射 2回/日 (自己注射)
副作用 肝機能障害 (GOT, GPT増加)
HIT (血小板減少) 治療中止
2:胎盤 胎盤形成不全
ヘパリン皮下注射 2回/日 (自己注射)
3:卵→質的低下
体外培養環境でヘパリン添加 (体外受精・顕微授精)
ヘパリン : 胚移植、着床、 判定日〜判定日、10w16w 満期
・女性年齢が上がると、 妊娠率低下し、 流産率上昇だけでなく、妊娠合併症が増加します。
・高齢妊娠・出産のリスク (妊娠合併症)として、流産、早産、 子宮内胎児発育遅延、妊娠高血圧症候群(妊娠中毒症)、妊娠糖尿病が挙げられます。 また、 自然分娩ができず、 吸引分娩や帝王切開のリスクが高まります。 妊娠年齢がさらに上昇すれば母体死亡のリスクが上昇します。
・胎児については、 染色体異常 (ダウン症など)の可能性が上昇するほか、早産や子宮内胎児発育遅延により低出生体重児(未熟児) となれば、 呼吸窮迫症候群、動脈管開存, 慢性は胃疾患 未熟児網膜症 、 新生児脳内出血、脳性麻痺、 子宮内胎児死亡などのリスクが上昇しま
す。
・不妊治療のリスクはゼロではありませんが、すでに女性の年齢が高いのにもかかわらず自然妊娠への希望が強く不妊治療・高度生殖医療が遅れ、 結果的に妊娠が遅れることになれば、より重大な妊娠・出産リスクと直面することになる可能性も否定できないのです。
・また、最初は1人でよいと思っても、1人出産すれば2人目を欲しくなることも多く、2人目の妊娠・出産年齢を考慮すれば、より早く1人目の妊娠・出産を実現することが必要です。
・高齢妊娠の全てがリスクに直面するのではなく、 無事に出産し、 楽しく子育てをしている方はたくさんいますが、 少しでも早く妊娠することが、より安全に妊娠・出産するために重要となります。
不妊治療を行い生まれたお子様の先天異常は約3~5%です。
・自然妊娠における先天異常は約3~5%です。
・自然妊娠と体外受精を比較しても、特に体外受精の先天異常率が高いというわけではありません。
・先天異常は多胎(双胎・品胎)で多く見られます。 多胎妊娠では低出生体重児として生まれてくることが多く、
低出生体重児であるがために先天異常が起こることがあります。 かつては、体外受精で多胎が多くありましたので、このために先天異常がやや多いとされていました。
・また、女性の加齢により染色体異常率が高くなりますが、 体外受精では女性が高齢である場合が多いため、かつては先天異常がやや多いとされていました。 しかし、女性の年齢で補正すると先天異常率は高くないことが明らかとなっています。
●先天異常の例
・軽度心房中隔欠損症
・鼠径ヘルニア
多趾症
・単純性血管腫など
移植胚の数を増やすと、 多胎妊娠 (ふたご、みつご)の発生頻度が高くなります。
多胎妊娠により、 妊娠高血圧症候群 (妊娠中毒症)、 流早産、 子宮内胎児発育遅延、低出生体重児、 前置胎盤、 前期破水 羊水過多、 常位胎盤早期剥離、 子宮内胎児死亡、脳性麻痺などのリスクが増加。 たとえば 「ふたご」の出産は、母子ともに、 特にお子さんが、 生命の危険にさらされる確率が2倍~16倍高くなります。
日本ではさらに、小さな赤ちゃんを診るNICU(新生児集中治療室)を持つ病院や医師(新生児科医)が限られていますので、地域やタイミングによって助かる命も助からないということもあり得ます。
生殖医療は、単に赤ちゃんを得ることが目的なのではなく、「元気な赤ちゃんを授かること」ですので、世界的にも胚移植は原則1個とすることになっています。 当院では、 日本産科婦人科学会の指針に則り、胚移植数は原則1個、 年齢や治療回数を考慮しながら2個までの移植も可能とします。 なお、1個の胚移植でも一卵性の「ふたご」になる場合もあります。
●ふたごのリスク
1個胚移植で1人を2回出産した場合と比較した、2個胚移植でふたごを1回出産した場合のリスク
赤ちゃんの合併症
37週未満の早産:12.7倍
32週未満の早産:7.43倍
出生時体重2500g未満:16.6倍
出生時体重1500g未満:4.72倍
低出生体重児:7.62倍
呼吸障害:4.92倍
敗血症(重症の感染症):2.31倍
黄疸 (黄色くなる):5.03倍
母体合併症
重症妊娠高血圧症候群:2.64倍
前期破水 (陣痛前の破水):8.43倍
帝王切開:4.19倍
OHSSは排卵誘発剤 (内服、注射)の投与により卵胞が過剰に発育し、排卵(採卵)後に卵巣腫大、復水貯留等による多彩な
症状(腹部不快感、悪心・嘔吐、下痢、乏尿、呼吸困難) を呈する症候群をいいます。 多くの場合は軽症ですが、まれに深部静脈血栓症など、生命に関わる重篤な場合 (肺塞栓、脳梗塞など)も起こり得ます。
<OHSSのリスクが高い方>
多嚢胞性卵巣症候群(PCOS)、 抗ミュラー管ホルモン (AMH)が高い方、排卵誘発剤を大量に必要とする方、 35歳以下の方、やせ型の方など
<OHSSの予防>
①採卵をキャンセル(次回はゴナドトロピン投与量の減量)
②コースティング (hMG注射せずに、最大3日間E2低下を持つ)
③トリガーのhCGを減量 (個人差があるので、 必要最小限の量に調整が必要)
④トリガーをGnRHaに変更(点鼻薬)
⑤ 黄体補充にhCGを用いない (Pを用いる)
⑥ カバサール内服 (ドーパミン製剤)
⑦全凍結胚移植は別の周期に行う)